2024.01.29 Bozza di relazione dei Ctu Responsabilità medica nel calvario
- mariofornasari
- 8 mar 2024
- Tempo di lettura: 9 min

Nella loro bozza di relazione, inviata alle parti per le osservazioni, i consulenti nominati dal giudice del tribunale di Ferrara hanno riconosciuto la responsabilità medica nel calvario di Elisabetta, indicando elementi di censura nel comportamento dei sanitari e configurando un errore in fase terapeutica. In particolare si legge: "Le principali Linee Guida di riferimento indicano che l’asportazione dell’utero sia sempre effettuata en bloc, eventualmente mediante endobag. Nel caso in esame, invece, come si evince dall’analisi del verbale
operatorio il personale medico eseguiva un’isterectomia e annessiectomia bilaterale per via laparoscopica, associandola inadeguatamente alla tecnica di estrazione del pezzo operatorio di morcellazione per via vaginale".
Dott. Matteo Tudini - Dott. Giorgio Cruciani
Relazione: Elisabetta Marcigliano
CONSIDERAZIONI MEDICO-LEGALI
La presente consulenza attiene la vicenda della sig.ra Elisabetta Marcigliano, di anni 53 all’epoca dei fatti, la quale presentava in anamnesi patologica remota menopausa da 5 anni, endometriosi profonda trattata chirurgicamente nel 2003, portatrice di fibroma uterino in assenza di perdite ematiche vaginali e da 3-4 anni di granuloma anulare, tiroidite di Hashimoto in terapia con Tirosint 50 da due anni ed ernia iatale con esofagite da reflusso in terapia ciclica con esomeprazolo.
In data 15.08.2018, a seguito di dolori addominali persistenti da due giorni, la paziente accedeva presso il Servizio di Ginecologica d’Urgenza dell’Ospedale Sant’Anna di Ferrara, ove era sottoposta a visita specialistica, in cui era rilevato “Utero di dimensioni aumentate, di consistenza fibrosa, con fondo uterino che giunge a tre dita dalla linea ombelicale trasversa, poco mobile, dolente Non si apprezzano gli annessi” e ad Eco-transvaginale che mostrava: “Utero in asse di volume aumentato. Anteriormente a livello del corpo-fondo si visualizza formazione iperecogena a margini regolari, con alcune lacune anecogene, delle dimensioni di 54x52 mm che sembra occupare interamente la cavità uterina, non si visualizza la rima endometriale . Annessi non visualizzabili, non tumefazioni in sede annessiale. Non versamenti liberi”. Dunque, eseguiti esami ematochimici, in considerazione del quadro clinico sospetto neoformazione endouterina, la paziente era ricoverata la Clinica Ostetrica e Ginecologica dell’Ospedale di Ferrara. Al fine di approfondire il quadro presentato dalla paziente erano eseguiti plurimi esami strumentali tra cui:
- in pari data era eseguita TAC addome con mezzo di contrasto che rilevava: “Modesto aumento volumetrico dell’utero, in sede endouterina si conferma la presenza di una formazione di 50x58 mm a limiti netti, a densitometria disomogenea. Caratterizzata da piccole lacune ipodense periferiche con valori densitometrici assimilabili a tessuto adiposo... Non particolari rilievi a carico degli annessi. Vescica a pareti regolari. Tracce di versamento nello scavo pelvico. Non linfoadenopatie di significative dimensioni. Non lesioni polmonari a carattere evolutivo, non linfoadenomegalie mediastiniche. Non versamento pleurico”;
- il giorno successivo (16.08) ecografia transvaginale che mostrava: “Utero di regolare volume e morfologia (mm 90x71x65) ad ecostruttura disomogenea per la presenza di una formazione rotondeggiante solida di mm 56x46x55 , non vascolarizzata a carico della parete uterina anteriore . Tale formazione altera la morfologia e disloca la cavità endometriale rendendo la rima endometriale mal visualizzabile . Nei tratti esplorati endometrio sottile. Margine libero miometriale della parete anteriore 3 mm . Ovaio dx in sede e regolare. Ovaio sn in sede e regolare. Non versamento nel Douglas . In
programma isteroscopia diagnostica in data odierna”;- in data 17.08, isteroscopia diagnostica-operativa che era refertata come di seguito: “Parete
uterina anteriore lievemente improntata da verosimile neoformazione leiomiomatosa intramurale. A carico della parete posteriore si evidenzia un polipo di 1,5 cm che si asporta mediante strumenti meccanici e che si invia per esame istologico . Referto istologico: “Polipo ghiandolare endometriale atrofico-cistico”.
Dunque, la paziente era dimessa in data 17.08.2018 e inserita in lista d’attesa per intervento di isterectomia.In data 5.09.2018, la sig. Marcigliano era ricoverata presso il Reparto di Ginecologia dell’Ospedale Sant’Anna di Ferrara, e sottoposta il giorno successivo al previsto intervento che era descritto nel verbale come di seguito: “Introdotta l’ottica si visualizza l’utero a morfologia irregolare e di dimensioni aumentate per la presenza della nota neoformazione uterina di circa 6 cm a carico della parete anteriore dell’utero, tenaci aderenze fra sigma, retto e vagina fino alla cervice (nota endometriosi del setto) ... Colpotomia circolare. Estrazione del pezzo operatorio per via vaginale con morcellazione”.Tramite l’analisi istopatologica del pezzo operatorio era posta diagnosi in data 31.10 di tumore mesenchimale di non univoca interpretazione che, pertanto, era inviato per una seconda analisi all’Anatomia Patologica dell’Istituto Europeo di Oncologia di Milano. Alla revisione istologica, gli specialisti evidenziavano, anche in tale occasione, che il tumore mesenchimale dell’utero era di non univoca interpretazione ma che, sulla base dei reperti istologici, immunoistochimici e molecolari, appariva maggiormente suggestivi di leiomiosarcoma epitelioide, piuttosto che di sarcoma stromale endometriale di alto grado. Dopo discussione multidisciplinare fra oncologi e ginecologi, alla luce della revisione istologica dello IEO Milano, in data 31.10.2018, era proposta TAC di rivalutazione e chemioterapia complementare per 4 cicli a base di doxorubicina e ifosfamide, terapia assunta dal gennaio 2018 al febbraio 2019. In seguito, la paziente eseguiva stretto follow-up strumentale con varie TC torace-addome che non evidenziavano recidiva di malattia. Tuttavia, al controllo radiologico del 04.05.2020 era posta diagnosi di “recidiva pelvica di malattia con coinvolgimento intestino e vie urinarie”, confermata poi anche dagli esami PET e RNM. Quest’ultimo esami, in particolare, evidenziava la presenza di una neoformazione (21 x 19 x 8 cm) non dissociabile dal moncone vaginale con ampia componente fluida concamerata. Dunque, era impostata una chemioterapia di seconda linea con gemcitabina e docetaxel senza ottenere una risposta tumorale obiettiva.
In data 09.09.2020, in occasione di visita specialistica dal Prof. Alessandro Gronchi, presso la Divisione Chirurgia dei Sarcomi dell’INT di Milano, in considerazione della fattibile
resecabilità totale del tumore, era posta indicazione all’esecuzione di intervento chirurgico di escissione. Come da indicazione, in data 15.09.2020, la paziente era sottoposta presso l’Azienda Ospedaliera-Universitaria Federico II di Napoli al suddetto intervento che, tuttavia, non riusciva ad evitare la progressione di malattia neoplastica, come evidenziato dalla successiva TC di rivalutazione del 24.02.2021.
Si verificava, dunque, un ulteriore progressione della malattia fino al decesso, constatato in Hospice Fondazione ADO Ferrara il 20.07.2021.
Per maggiore chiarezza ricordiamo che le principali indicazioni all’isterectomia sono:
- leiomiomi o fibromi uterini di grandi dimensioni, estremamente dolorosi e responsabili di ripetuto sanguinamento vaginale;
- endometriosi severa;
- dolore pelvico cronico refrattario a qualsivoglia terapia farmacologica;
- tumore dell'endometrio o della cervice uterina;
- lesioni a carattere evolutivo a livello dimensionale in fase menopausale, dunque sospette per malignità in quanto non soggette ad azione da parte degli ormoni;
- neoformazioni maligne;
- adenomiosi;
- prolasso uterino associato a complicanze, quali l'incontinenza urinaria e/o problemi intestinali.Nel caso di specie, la sig.ra Marcigliano, in menopausa da 5 anni all’epoca dei fatti e non in terapia ormonale, risultava portatrice fin dal 2015 di una neoformazione con caratteristiche di benignità alla parete uterina anteriore (di 34 x 33 x 37 mm alla ecografia del 10.042015), lesione in precedenza interpretata come mioma uterino.A seguito di algie addominali persistenti, in data 15.08.2018, la paziente accedette presso il PS dell’Ospedale di Ferrara, ove, a scopo di approfondimento diagnostico, era sottoposta correttamente ad esami strumentali volti ad escludere/accertare problematiche acute in atto, la presenza di una neoformazione e valutare lo stato di quella già presente. Dunque, in particolare, erano eseguiti i seguenti esami:
- eco-transvaginale(office)chemostrava:“...formazioneiperecogenaamarginiregolari,conalcune lacune anecogene, delle dimensioni di 54x52 mm che sembra occupare interamente la cavità uterina, non si visualizza la rima endometriale...”;
- TC addome con mezzo di contrasto che rilevava: “Modesto aumento volumetrico dell’utero, in sede endouterina si conferma la presenza di una formazione di 50x58 mm a limiti netti, a densitometria disomogenea. Caratterizzata da piccole lacune ipodense periferiche con valori densitometrici assimilabili a tessuto adiposo...”;
- ecografiatransvaginalechemostrava:“Uterodiregolarevolumeemorfologia(mm90x71x65) ad ecostruttura disomogenea per la presenza di una formazione rotondeggiante solida di mm 56x46x55, non vascolarizzata a carico della parete uterina anteriore. Tale formazione altera la morfologia e disloca la cavità endometriale rendendo la rima endometriale mal visualizzabile...”;
- isteroscopia diagnostica-operativa: “Parete uterina anteriore lievemente improntata da verosimile neoformazione leiomiomatosa intramurale. A carico della parete posteriore si evidenzia un polipo di 1,5 cm che si asporta mediante strumenti meccanici e che si invia per esame istologico...”.
Inoltre, dal referto istologico si evidenziava: “Polipo ghiandolare endometriale atrofico-cistico”.
Dall’analisi delle risultanze strumentali, in particolare della TC addome e dell’isteroscopia, emerge come fosse presente una neoformazione leiomiomatosa intramurale, in aumento dimensionale rispetto al 2015, in una paziente in menopausa da 5 anni e non in terapia ormonale, dunque in assenza di stimolo farmacologico in grado di giustificare la crescita avvenuta nel corso degli anni. Dunque, in linea con le buone pratiche clinico-assistenziali che si applicano in casi consimili, correttamente si poneva indicazione all’intervento di isterectomia e annessiectomia totale bilaterale per via laparoscopica.
Qualora si scelga la tecnica laparoscopica, invece che la tecnica laparotomica, è necessario prendere in considerazione, sebbene il sospetto iniziale possa essere di una neoformazione con caratteristiche di benignità, che sia presente, in realtà, una neoformazione maligna, soprattutto in virtù del fatto che la lesione del caso in esame era aumentata notevolmente di volume nel corso degli anni. Infatti, anche se raramente, neoformazioni uterine apparentemente benigne possono risultare all’esame istologico definitivo sarcomi, che costituiscono l’1% di tutti i tumori dell’apparato genitale femminile. In tali casi, ovverosia di masse endouterine aumentate di dimensioni nel corso del tempo, dunque, è corretto eseguire l’isterectomia, anche per via laparoscopica. Tuttavia, sussistendo la probabilità che la neoformazione possa essere maligna, tale tecnica deve essere effettuata, associandola a procedura di asportazione ed estrazione che non aumentino il rischio di recidiva, come la morcellazione. Infatti, le principali Linee Guida di riferimento indicano che l’asportazione dell’utero sia sempre effettuata en bloc, eventualmente mediante endobag. Nel caso in esame, invece, come si evince dall’analisi del verbale operatorio il personale medico eseguiva un’isterectomia e annessiectomia bilaterale per via laparoscopica, associandola inadeguatamente alla tecnica di estrazione del pezzo operatorio di morcellazione per via vaginale. L’evidenza che la massa fosse asportata con tecnica di morcellazione è ulteriormente corroborata dal referto anatomo-patologico in cui era annotata la frammentazione del tessuto da analizzare.
Pertanto, sebbene l’indicazione ad eseguire l’intervento per via laparoscopica non fosse errata, in considerazione della presenza di una massa dimensionalmente in crescita nel tempo che, anche se in rari casi, poteva preludere a delle caratteristiche di malignità, risultava inadeguata la tecnica di estrazione effettuata nel caso in esame, ovverosia la morcellazione, configurandosi, dunque, un errore in fase terapeutica.
Successivamente, tramite analisi istopatologica del pezzo operatorio, era posta diagnosi di “Tumore mesenchimale dell’utero di non univoca interpretazione”, in particolare dal referto istologico era riportata come conclusione diagnostica Sarcoma uterino di I stadio. In considerazione della difficoltà interpretativa delle caratteristiche istologiche del tumore, era effettuata anche una revisione istologica preso lo IEO Milano, i cui specialisti concludevano per leiomiosarcoma epitelioide. Va specificato in tale sede che le tempistiche di refertazione, ovverosia di circa 2 mesi (risultati giunti in data 31.10), sembrano essere state dettate dalla difficoltà interpretativa delle caratteristiche istologiche, tanto che era necessario proporre una seconda rivalutazione presso un Centro Ultra- specialistico come lo IEO di Milano.
Sempre in merito all’analisi della condotta non si ravvisano errori e/o inosservanze di doverose regole di condotta circa la gestione terapeutica e assistenziale nel periodo post- operatorio sino al decesso della paziente.
Dunque, analizzando la condotta degli operatori sanitari è stato identificato un errore in fase di esecuzione terapeutica dell’intervento chirurgico, nello specifico, nella scelta di effettuare l’estrazione del pezzo operatorio tramite morcellazione.Dalla letteratura di merito di evince che tale tecnica aumenta notevolmente il rischio di disseminazione endoaddominale di frammenti della massa asportata o di recidiva globale nei casi di leiomiosarcoma uterino. Uno studio circa tale tumore pubblicato su Gynecologic Oncology(1), dopo revisione di oltre 60 manoscritti, evidenziava:
- tasso di recidiva globale nei casi di utilizzo di morcellazione del 62% vs 39%;
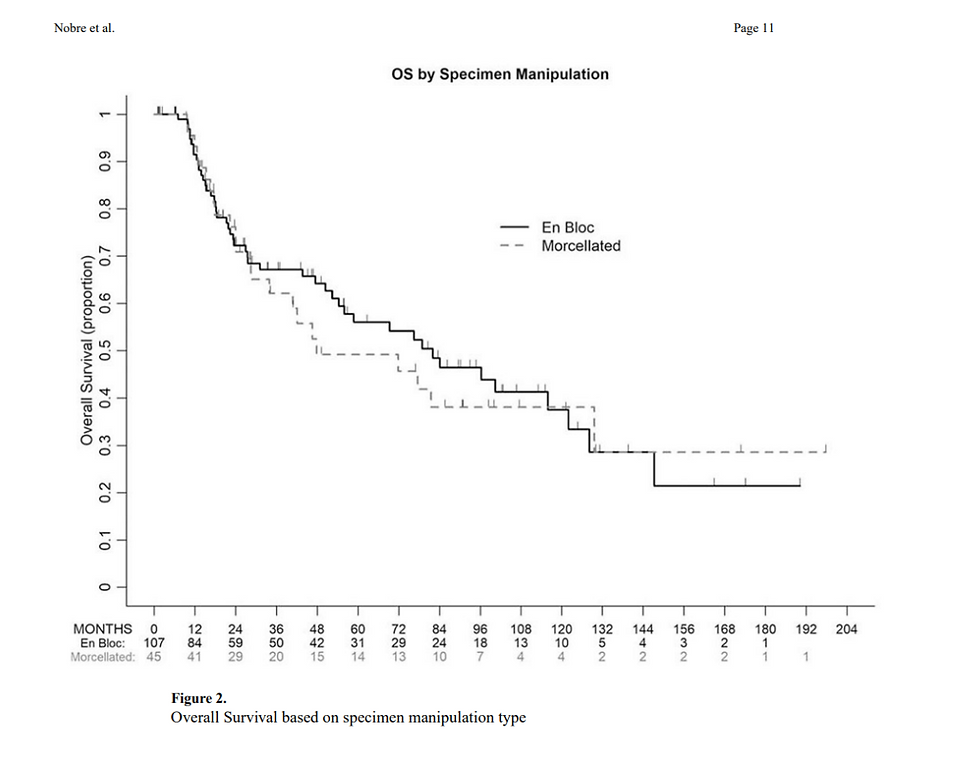
- tasso di recidiva endoaddominale 39% vs 9%. Uno studio ancora più recente, pubblicato nella medesima autorevole rivista nel gennaio 20212, rilevava risultati simili a quelli sovra riportati, in particolar modo, rilevando come nei casi in cui era utilizzata la tecnica di morcellazione il rischio di una recidiva a livello endoaddominale, come avvenuto nel caso in esame, risulta notevolmente più elevata. Alla luce di tali evidenze scientifiche è possibile affermare che, nel caso in esame, l’inadeguata esecuzione della tecnica di morcellazione abbia probabilmente determinato la recidiva pelvica a distanza di 20 mesi dall’intervento laparoscopico, ovverosia una neoformazione di 21 x 19 x 8 cm non dissociabile dal moncone vaginale. È possibile affermare, dai dati di letteratura, dunque che la tecnica di morcellazione aumenti il rischio di recidiva pelvica, evenienza che inevitabilmente peggiora la successiva evoluzione della malattia neoplastica, aumentando il tasso di mortalità dei pazienti o riducendo la sopravvivenza. Il gruppo ginecologico MITO ha rivisto retrospettivamente nel 2017 i dati di 8 centri di riferimento relativi a 125 pazienti sottoposte a isterectomia per leiomiosarcomi non previamente diagnosticati, sottoposti o meno a morcellazione, evidenziando proprio come tale procedura aumenti il rischio di morte nelle pazienti affette da leiomiosarcoma non previamente diagnosticato3. Nella metanalisi pubblicata nel 2015 su Ginecologic Oncology1 viene rilevato un tasso di mortalità del 48% nei casi di morcellazione contro il 29%, mentre nel più recente studio del 2021 il tasso di sopravvivenza globale del gruppo sottoposto a morcellazione risulta pari a 47,8 mesi rispetto agli 82,1 mesi del gruppo sottoposto ad estrazione en bloc (vedi grafico sottostante).
(1) Impact of morcellation on survival outcomes of patients with unexpected uterine leiomyosarcoma: a systematic review and meta-analysis. Giorgio Bogani et al. Gynecologic Oncology . Vol 137, Issue 1 april 2015, pages 167-172)2 The Impact of Tumor Fragmentation in Patients with Stage I Uterine Leiomyosarcoma on Patterns of Recurrence and Oncologic Outcome. Gynecol Oncol. 2021 3 Morcellation worsens survival outcomes in patients with undiagnosed uterine leiomyosarcomas: a retrospective MITO group study. Gynecol Oncol 2017
Va peraltro specificato che la differenza di sopravvivenza risulta anche inferiori se si considera la tecnica di morcellazione per via vaginale, come quella eseguita nel caso in esame.
In conclusione, nel caso della signora Marcigliano la morcellazione dell’utero, anche se effettuata per via vaginale, ha probabilmente determinato, sulla base dei dati di letteratura, una perdita di chance (in termini di sopravvivenza o quantomeno di riduzione della durata della vita legata ad un’aumentata probabilità di recidiva locale, come in effetti verificatasi) stimabile, in via orientativa, con una percentuale compresa nel range del 20-30%.
IN RISPOSTA AI QUESITI DEL GIUDICE
In merito all’operato dei medici dell’Ospedale S. Anna di Ferrara si riscontrano elementi di censura nell’intervento di isterectomia: tale inadeguatezza ha causato una perdita di chances di sopravvivenza intorno al 20-30% secondo i dati di letteratura più accreditata.
In data 29.01.2024 si procedeva all’invio della bozza alle parti;
Bologna,
Dott. Giorgio Cruciani Dott. Matteo Tudini


